

O fenótipo fibrosante progressivo é caracterizado pelo aumento da extensão da fibrose, piora dos sintomas respiratórios e declínio da função pulmonar.6-9
A FPI NÃO ESPERA
A FPI é considerada o protótipo da DPI fibrosante progressiva.8 Se um paciente com FPI não recebe tratamento adequado, tende a apresentar perda contínua da função pulmonar e permanece em risco de exacerbações agudas da doença.10-13

Uma redução de 5% a 10% na capacidade vital forçada (CVF) ao longo de 6 meses aumenta significativamente o risco de morte.14,15
Uma queda ≥10% na CVF prevista ao longo de 24 semanas está associada a um risco significativamente maior de morte em pacientes com FPI nas 24 semanas subsequentes.¹⁶
No entanto, a ausência de declínio mensurável da CVF não indica ausência de progressão da FPI.16-18 A estabilidade aparente da CVF na linha de base não significa estabilidade da doença.
O TRATAMENTO PRECOCE É ESSENCIAL NA FPI E PODE IMPACTAR POSITIVAMENTE PROGRESSÃO DA DOENÇA E MELHORAR O DESFECHO DO PACIENTE1-3
O tratamento antifibrótico iniciado logo após o diagnóstico3 pode ajudar a retardar a progressão da doença enquanto ainda há função pulmonar a ser preservada.1,13,19


Reforce os objetivos da terapia para pacientes com FPI, como preservar a função pulmonar e prolongar a sobrevida, para ajudá-los a tomar uma decisão sobre o início do tratamento.21
Educar os pacientes com FPI sobre o ajuste de dose para controlar possíveis efeitos colaterais do tratamento antifibrótico pode não apenas tranquilizá-los quanto ao início do tratamento, mas também ajudar a prolongar seus benefícios.18
O tratamento com antifibrótico deve ser considerado em todos os pacientes elegíveis após a confirmação do diagnóstico de FPI, independentemente do grau de comprometimento funcional.1-3,13
Quais são os benefícios para pacientes com FPI tratados com antifibróticos?*
Estudos observacionais demonstram melhora significativa na sobrevida de pacientes com FPI tratados com antifibróticos em comparação com aqueles que não recebem tratamento.22,23
Evidências consistentes e reais demonstram que o tratamento antifibrótico melhora significativamente a sobrevida de pacientes com FPI.22-25
Manejo de DPIs não-FPI
O tratamento das DPIs fibrosantes crônicas não-FPI com fenótipo progressivo não deve esperar5,7,26,27
Recomendações consensuais para diagnóstico e manejo das DPIs fibrosantes crônicas não-FPI com fenótipo progressivo28
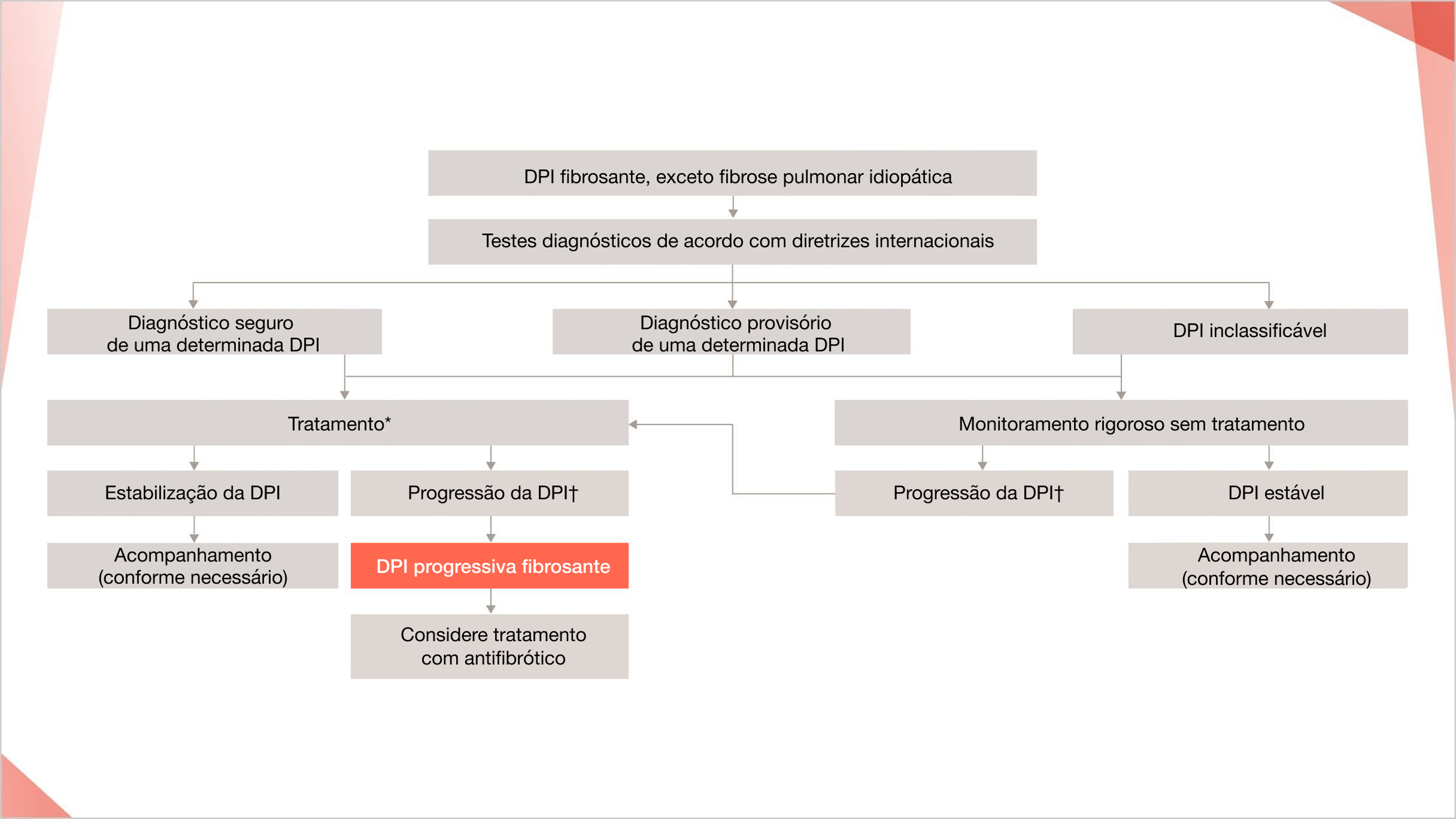
*Padrão de cuidado baseado em DPI específica.
† A definição de progressão da DPI está descrita em: George PM, et al. Lancet Respir Med. 2020;8:925–934.
‡ Sujeito à aprovação em cada país.
Reimpresso de: Lancet Respir Med. 8(9), George et al., Doença pulmonar intersticial fibrosante progressiva: incertezas clínicas, recomendações de consenso e prioridades de pesquisa, 925-934, ©2022, com permissão da Elsevier.
Medidas potenciais que podem ajudar a prevenir a exacerbação aguda de DPI com fenótipo fibrosante progressivo incluem:29
- Vacinação contra influenza e pneumococo
- Higiene das mãos e evitar contato com pessoas doentes
- Evitar irritantes e poluentes aéreos
- Estratégias para minimizar lesões pulmonares induzidas por ventilação mecânica
PARA O MANEJO DE DPIs ESPECÍFICAS, EXISTEM RECOMENDAÇÕES DE TRATAMENTO TANTO PARA ABORDAGENS FARMACOLÓGICAS QUANTO NÃO FARMACOLÓGICAS
RECOMENDAÇÕES PARA O MANEJO DA PNEUMONITE POR HIPERSENSIBILIDADE (PH):
- Entre os pacientes com PH, determinar o antígeno desencadeante é importante para o aconselhamento e manejo do paciente.31
- A identificação e remoção do antígeno responsável pela resposta de hipersensibilidade devem ser sempre o primeiro passo no manejo da PH.30
- A terapia farmacológica pode ser adequada, mas é importante reavaliar a resposta ao tratamento em 3 meses, já que pacientes com PH cuja função pulmonar não se estabilizou nesse estágio estão em risco aumentado de morte.28,30
- Quando uma certa terapia farmacológica dura mais de 3 a 6 meses sem sucesso, considere alternativas terapêuticas.30
RECOMENDAÇÕES PARA O MANEJO DA PNEUMONIA INTERSTICIAL NÃO ESPECÍFICA (PINE)
- Assim como em pacientes com PH, a terapia farmacológica pode ser adequada, mas é importante reavaliar a resposta ao tratamento em 3 meses, pois pacientes com Pneumonia intersticial não específica cuja função pulmonar não se estabilizou nesse período estão em risco aumentado de morte.28
- Os cuidados de suporte para pacientes com PINE incluem oxigenioterapia e reabilitação pulmonar.3
- O transplante pulmonar deve ser recomendado para pacientes com PINE progressiva.32
RECOMENDAÇÕES PARA O MANEJO DA DOENÇA PULMONAR INTERSTICIAL ASSOCIADA À SARCOIDOSE:
- O tratamento deve ser administrado a pacientes que apresentem os seguintes critérios:33
- Agravamento dos sintomas
- Atividade limitada
- Função pulmonar marcadamente anormal ou em declínio
- Alterações preocupantes na radiografia
CONSIDERAÇÕES PARA O MANEJO DA DOENÇA PULMONAR INTERSTICIAL INCLASSIFICÁVEL:
As terapias não farmacológicas para DPIs fibrosantes que devem ser consideradas rotineiramente incluem:34
- Cessação do tabagismo
- Evitar exposições potencialmente nocivas
- Vacinação pneumocócica e contra influenza
- Reabilitação pulmonar
- Oxigenioterapia em longo prazo
- Manejo de comorbidades
As escolhas para a farmacoterapia devem ser avaliadas caso a caso.³⁴
CONSIDERAÇÕES PARA O MANEJO DA DOENÇA PULMONAR INTERSTICIAL ASSOCIADA À ESCLEROSE SISTÊMICA (DPI-ES):
- O início do tratamento em pacientes com DPI-ES deve ter como objetivo a prevenção da progressão para evitar danos pulmonares irreversíveis.4,35,36
- A prática atual de tratar pacientes com DPI-ES apenas após o agravamento da condição é subótima.4
- Isso pode resultar em oportunidades perdidas para tratar pacientes cuja doença esteja progredindo, uma vez que esses pacientes podem permanecer estáveis durante acompanhamento posterior.
CONSIDERAÇÕES PARA O MANEJO DA DOENÇA PULMONAR INTERSTICIAL ASSOCIADA À ARTRITE REUMATOIDE (DPI-AR):
A progressão e a gravidade da DPI são os principais fatores a serem considerados ao tomar decisões de tratamento.37
O tratamento pode ser considerado:
- Independentemente de o padrão da TCAR ser PIU ou pneumonia intersticial não específica
- Se a DPI for clinicamente significativa (sintomas, gravidade)
- Se a DPI for progressiva
Notas de rodapé:
*O início da terapia está sujeito à aprovação local vigente.
CI: intervalo de confiança; CVF: capacidade vital forçada; PH: pneumonite por hipersensibilidade; HR: razão de risco; TCAR: tomografia computadorizada de alta resolução (TCAR); DPI: doença pulmonar intersticial; PINE: pneumonia intersticial não específica; FPI: fibrose pulmonar idiopática; PII: pneumonia intersticial inespecífica; DPI-AR: doença pulmonar intersticial associada à artrite reumatoide (DPI-AR); DPI-ES: doença pulmonar intersticial associada à esclerose sistêmica (DPI-ES); PIU: pneumonia intersticial usual.
- Maher TM, Molina-Molina M, Russell AM, et al. Unmet needs in the treatment of idiopathic pulmonary fibrosis-insights from patient chart review in five European countries. BMC Pulm Med. 2017;17(1):124.
- Molina-Molina M, Aburto M, Acosta O, et al. Importance of early diagnosis and treatment in idiopathic pulmonary fibrosis. Exp Rev Resp Med. 2018;12(7):537–539.
- Robalo-Cordeiro C, Campos P, Carvalho L, et al. Idiopathic pulmonary fibrosis in the era of antifibrotic therapy: Searching for new opportunities grounded in evidence. Rev Port Pneumol. 2017;23(5):287–293.
- Distler O, Volkmann ER, Hoffmann-Vold AM, et al. Current and future perspectives on management of systemic sclerosis-associated interstitial lung disease. Expert Rev Clin Immunol. 2019;15:1009–1017.
- Wijsenbeek MS, Kreuter M, Olson A, et al. Progressive fibrosing interstitial lung diseases: current practice in diagnosis and management. Curr Med Res Opin. 2019:1–10.
- Flaherty KR, et al. Design of the PF-ILD trial: a double-blind, randomised, placebo-controlled phase III trial of nintedanib in patients with progressive fibrosing interstitial lung disease. BMJ Open Respir Res. 2017;4(1):e000212.
- Cottin V, Hirani N, Hotchkin D, et al. Presentation, diagnosis and clinical course of the spectrum of progressive-fibrosing interstitial lung diseases. Eur Respir Rev. 2018;27(150):180076.
- Cottin V, Wollin L, Fischer A, et al. Fibrosing interstitial lung diseases: knowns and unknowns. Eur Respir Rev. 2019b;28(151):pii:180100.
- Kolb M, Vašáková M. The natural history of progressive fibrosing interstitial lung diseases. Respir Res. 2019;20(1).
- Ryerson C, Cottin V, Brown K, Collard H. Acute exacerbation of idiopathic pulmonary fibrosis: shifting the paradigm. Eur Respir J. 2015;46(2):512–520.
- van Manen MJ, Geelhoed JJ, Tak NC, Wijsenbeek MS. Optimizing quality of life in patients with idiopathic pulmonary fibrosis. Ther Adv Respir Dis. 2017;11(3):157–169.
- Hambly N, Cox G, Kolb M. Acute exacerbations of idiopathic pulmonary fibrosis: tough to define; tougher to manage. Eur Respir J. 2017;49(5):1700811.
- Torrisi SE, Pavone M, Vancheri A, Vancheri C. When to start and when to stop antifibrotic therapies. Eur Respir Rev. 2017;26(145):170053.
- Cosgrove GP, Bianchi P, Danese S, Lederer DJ. Barriers to timely diagnosis of interstitial lung disease in the real world: the INTENSITY survey. BMC Pulm Med. 2018;18(1):9.
- Ley B, Collard HR, King TE Jr. Clinical course and prediction of survival in idiopathic pulmonary fibrosis. Am J Respir Crit Care Med. 2011;183(4):431–440.
- Richeldi L, Crestani B, Azuma A, et al. Outcomes following decline in forced vital capacity in patients with idiopathic pulmonary fibrosis: Results from the INPULSIS and INPULSIS-ON trials of nintedanib. Resp Med. 2019;156:20-25.
- Maher TM, Stowasser S, Nishioka Y, et al. Biomarkers of extracellular matrix turnover in patients with idiopathic pulmonary fibrosis given nintedanib (INMARK study): a randomised, placebo-controlled study. Lancet Respir Med. 2019;S2213-2600(19)30255-3.
- Maher TM, Strek ME. Antifibrotic therapy for idiopathic pulmonary fibrosis: time to treat. Respir Res. 2019;20:205.
- Kolb M, Richeldi L, Behr J, et al. Nintedanib in patients with idiopathic pulmonary fibrosis and preserved lung volume. Thorax. 2017;72:340–346.
- Poletti V, Vancheri C, Albera C. Clinical course of IPF in Italian patients during 12 months of observation: results from the FIBRONET observational study. Poster presented at the European Respiratory Society International Congress, 28 September – 2 October, 2019, Madrid, Spain.
- Moua T, Ryu JH. Obstacles to early treatment of idiopathic pulmonary fibrosis: current perspectives. Ther Clin Risk Manag. 2019;15:73–81.
- Guenther A, Krauss E, Tello S, et al. The European IPF registry (eurIPFreg): baseline characteristics and survival of patients with idiopathic pulmonary fibrosis. Respir Res. 2018;19(1):141.
- Jo HE, Glaspole I, Grainge C, et al. Baseline characteristics of idiopathic pulmonary fibrosis: analysis from the Australian Idiopathic Pulmonary Fibrosis Registry. Eur Respir J. 2017;49:1601592.
- Kaunisto J, Salomaa E, Hodgson U. Demographics and survival of patients with idiopathic pulmonary fibrosis in the Finnish IPF registry. ERJ Open Res. 2019;5:00170-2018.
- Behr J, Prasse A, Wirtz H, et al. Survival and course of lung function in the presence or absence of antifibrotic treatment in patients with idiopathic pulmonary fibrosis: long-term results of the INSIGHTS-IPF registry. Eur Respir J. 2020; in press (https://doi.org/10.1183/13993003.02279-2019).
- Geerts S, Wuyts W, De Langhe E, et al. Connective tissue disease associated interstitial pneumonia: a challenge for both rheumatologists and pulmonologists. Sarcoidosis Vasc Diffuse Lung Dis. 2017;34(4):326–335.
- Wells AU, Denton CP. Interstitial lung disease in connective tissue disease— mechanisms and management. Nat Rev Rheumatol. 2014;10(12):728–739.
- George PM, Spagnolo P, Kreuter M, et al. Progressive fibrosing interstitial lung disease: clinical uncertainties, consensus recommendations, and research priorities. Lancet Respir Med. 2020;8:925–954.
- Kolb M, Bondue B, Pesci A, et al. Acute exacerbations of progressive-fibrosing interstitial lung diseases. Eur Respir Rev. 2018;27(150):pii:180071.
- Varone F, Iovene B, Sgalla G, et al. Fibrotic Hypersensitivity Pneumonitis: Diagnosis and Management. Lung. 2020;https://doi.org/10.1007/s00408-020-00360-3.
- Fernandez Perez ER, Swigris JJ, Forssen AV, et al. Identifying an Inciting Antigen Is Associated With Improved Survival in Patients With Chronic Hypersensitivity Pneumonitis. Chest. 2013;144:1644–1651.
- Tomassetti S, et al. Semin Respir Crit Care Med. 2016;37:378–394.
- Ianuzzi MC, Sah BP. Sarcoidosis. Merck Manual Professional Version website. Available at: https://www.merckmanuals.com/professional/pulmonary-disorders/sarcoidosis/sarcoidosis. August 2017. Accessed: November 2020.
- Guler SA, Ryerson CJ. Unclassifiable interstitial lung disease: from phenotyping to possible treatments. Curr Opin Pulm Med. 2018;24:461–468.
- Hoffmann-Vold AM, Allanore Y, Alves M, et al. Progressive interstitial lung disease in patients with systemic sclerosis-associated interstitial lung disease in the EUSTAR database. Ann Rheum Dis. 2020a;217455.
- Hoffmann-Vold AM, Maher TM, Philpot EE, et al. The identification and management of interstitial lung disease in systemic sclerosis: evidence-based European consensus statements. The Lancet Rheumatology. 2020b;2: e71–e83.
- Cassone G, Manfredi A, Vacchi C, et al. Treatment of rheumatoid arthritis-associated interstitial lung disease: lights and shadows. J Clin Med. 2020;9(4):1082. doi: 10.3390/jcm9041082.

